“别说是癌了,连瘤都算不上,我这半个月呀……”看到最终的病理报告,胡女士(化姓)百感交集。在沈阳市第六人民医院消化内镜科团队“诊治一体化”理念下,一台运用内镜下逆行胰胆管造影(ERCP)微创技术的手术,为胡女士查明了罕见的胆管错构瘤并妥善采取治疗,避免了不必要的痛苦和风险,实现了“诊断-治疗-康复”的无缝衔接。
胡女士上腹断断续续疼了四五天不见缓解,便在家附近的医院接受了常规检查。影像学检查却提示胆管末端有肿物,梗阻了胆道,而且不排除恶性的可能。“肚子疼就‘癌’了?”胡女士无法接受这个结果,于是直接来到以肝胆胰腺疾病诊治见长的市六院。
如果真是恶性肿瘤,还长在这个位置,胰十二指肠切除术几乎成了保命的唯一选择,而这么一台大手术对患者身心的煎熬可想而知。病情讨论期间,消化内镜科主任潘良宇抓住胡女士症状轻微且单一的特点,认为可以先排除无需大手术的胆管错构瘤,再做后续打算。
据介绍,胆管错构瘤是一种先天性胆管发育畸形,并非真性肿瘤,由于影像学表现上与胆管癌等恶性疾病相似,常成为临床诊断的“陷阱”。带着最后的希望,胡女士和家人接受了潘主任的建议。
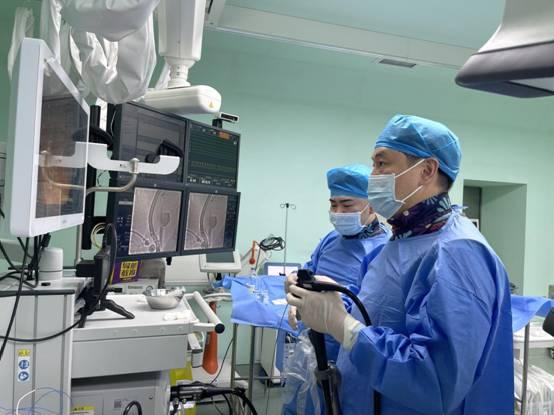
周密的评估后,消化内镜科团队决定采取成熟的ERCP技术,达到诊治结合、一箭双雕的效果。在经口胆道镜直视引导下,潘良宇主任操作一次性活检钳,在胆管狭窄最明显、病灶最可疑的区域钳取组织标本,用于病理活检。随后置入胆管、胰管塑料支架,胆汁重新顺畅流动,胆道梗阻情况即刻解除,胡女士腹痛、恶心的症状也明显缓解。
几天后,病理报告给出了诊断的“金标准”——符合胆管错构瘤样病变。简单的几个字,彻底改变了胡女士的治疗轨迹,以及她对未来生活预期。
“现代消化内镜技术,特别是ERCP和胆道镜技术的巨大价值,就在于诊治的一体化。对于位置深、诊断难的复杂胆胰疾病,内镜技术成为创伤最小、诊断直接的重要手段。”潘良宇主任表示。
